ЖелтухаКомментариев (0)
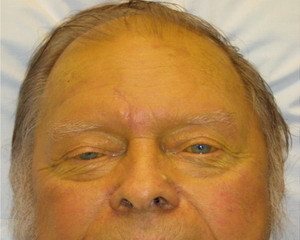
Под желтухой в медицине понимают окрашивание видимых слизистых оболочек и кожи в оттенки желтого цвета, от бледно-лимонного до шафранно-оранжевого, обусловленное повышением уровня билирубина в крови и скоплением его в периферических тканях Первое о чем подумает человек, заметив у себя желтуху, это, конечно же, гепатит – воспалительное заболевание печени. Однако не стоит быть столь категоричным – причин для окрашивания кожи в желтый цвет существует великое множество. Самая безобидная из них, - так называемая ложная желтуха, возникает при избытке в рационе питания каротин-содержащих продуктов – моркови, свеклы, тыквы, апельсинов, а также при приеме таких препаратов как пикриновая кислота и акрихин. Важное отличие этого состояния – отсутствие окрашивания склер и слизистых оболочек, которое при истинной билирубиновой желтухе возникает в первую очередь. Здесь следует пояснить, что такое билирубин, как он образуется и выводится из человеческого организма. Билирубин – промежуточный продукт распада гемоглобина эритроцитов и миоглобина мышечных структур. В результате разрушения 1 % эритроцитов ежедневно образуется около 300 мг непрямого (свободного) билирубина – токсического соединения, нерастворимого в воде. Это вещество поступает к печени, захватывается ее клетками-гепатоцитами и с участием глюкуроновой кислоты преобразуется в прямой (связанный) билирубин, который является менее токсичным и хорошо растворяется в воде, что обуславливает его свободное выделение с желчью в 12-перстную кишку. В тонком кишечнике происходит трансформация билирубина в уробилиноген и 98 % этого пигмента проходит дальше в толстый кишечник, где уже в форме стеркобилиногена он выводится из организма с каловыми массами. Однако около 2 % уробилиногена всасывается обратно в кровь и выводится почками с мочой. Таков метаболизм билирубина и определение его различных видов в крови, моче и кале имеет немаловажное значение для дифференциальной диагностики определенных разновидностей желтух. Например, при желчекаменной болезни (механической желтухе) вырастет показатель фракции связанного билирубина - он будет выделяться с мочой, окрашивая ее в цвет «темного пива», а при усиленном распаде эритроцитов – гемолизе (гемолитической желтухе), в крови будет сильно повышаться уровень свободного билирубина. Моча в последнем случае останется неизменной, так как непрямой билирубин неспособен растворятся в ней. Классификация и клиническая картина заболевания В зависимости от причин выделяют желтуху: 1. Подпеченочную (обтурационную, механическую), возникающую из-за нарушения оттока желчи от печени в кишечник (при закупорке холедоха – желчевыводящего протока, камнем, холангите – воспалении протока, сужении (стриктуре) протока после его травматического повреждения, раке поджелудочной железы, дуоденального сосочка или самого протока). 2. Печеночную (паренхиматозную), связанную с поражением клеток печени (при гепатитах вирусных, лекарственных (хлорпромазин, анаболические стероиды, противотуберкулезные препараты, некоторые антибиотики и жаропонижающие средства), инфекционных (амебиаз, лептоспироз), раке и абсцессах печени, дистрофии и циррозе печени, постгепатитных состояниях, синдроме Жильбера (наследственный дефект печеночного фермента), склерозирующем холангите, холестазе (застой желчи) в третьем триместре беременности и т.п.). 3. Надпеченочную (гемолитическую), развивающуюся вследствие повышенного образования билирубина, чаще всего в результате усиленного разрушения эритроцитов (при анемии (серповидно-клеточной и В12-дефицитной), наследственных нарушениях строения эритроцитов (сфероцитоз), интоксикации лекарствами и алкоголем, инфекциях (сепсис, микоплазмоз, вирусы), переливании крови (несовместимость по группе или резус-фактору), аутоиммунных заболеваниях (системная красная волчанка, гепатит, анемия), раке крови (лейкоз), массивных кровоизлияниях). Легче всего диагностируется механическая желтуха, но она же является наиболее опасным, угрожающим жизни состоянием, которое без лечения может достаточно быстро привести к печеночной недостаточности и летальному исходу. Для нее характерен комплекс симптомов:
Клиническая картина паренхиматозной желтухи схожа с механической (подпеченочной), однако есть и ряд существенных отличий. Окрас кожи при поражении печени варьирует от шафранно-желтого до красноватого, однако вначале желтушность появляется на мягком небе и склерах, а уже потом распространяется на весь кожный покров. Зуд кожи и расчесы менее выражены, зато сильнее страдает свертываемость крови – кровоточивость возникает при малейших царапинах, возможны желудочные, маточные и кишечные кровотечения. Моча темная, кал постепенно меняет цвет на более светлый вплоть до полного обесцвечивания. Может наблюдаться асцит – скопление жидкости в брюшной полости, набухание шейных вен, сосудистые звездочки на коже, тянущие тупые боли в правом подреберье, ксантомы и ксантелазмы (отложение липидов виде бледно-желтых бляшек), снижение аппетита от умеренного до выраженного с явлениями кахексии (при злокачественных новообразованиях), тошнота и рвота, повышение температуры тела, увеличение печени и селезенки - гепатоспленомегалия. При гемолитической желтухе наблюдается умеренная желтушность слизистых и кожи лимонного цвета на фоне общей бледности. Кожный зуд и расчесы отсутствуют, печень увеличена незначительно или не увеличена вовсе на фоне выраженной спленомегалии – гигантской селезенки, моча не изменена, кал плейохромный – окрашенный в темный цвет за счет большого количества в нем стеркобилина. Боли в животе возникают исключительно редко, обычно при наличии сопутствующей патологии – калькулеза (камней) желчного пузыря. Диагностика При диагностике желтух очень важно установить причину данного состояния – является ли она внепеченочной или внутрипеченочной. Для этого проводят: 1. Тщательный сбор анамнеза – расспрос больного о том, что его беспокоит, о продолжительности желтухи и времени возникновения, наличия заболеваний печени у родственников, поездках за границу, профессиональных вредностях, рационе питания и т.д. 2. Физикальный осмотр – при печеночной и подпеченочной желтухе положителен симптом Мёрфи (задержка дыхания пациента на вдохе при прощупывании правого подреберья) и Ортнера (боль при поколачивании ребром ладони по правой реберной дуге), увеличены размеры печени и/или селезенки (при гемолитической желтухе). Кожу рассматривают на предмет наличия расчесов, сосудистых звездочек, ксантом и ксантелазм. Пальпация живота может выявить асцит, боль в проекции поджелудочной железы (при ее раковом или воспалительном поражении). Увеличение различных групп лимфоузлов позволит заподозрить инфекционное заболевание или рак крови. 3. Лабораторное исследование крови – повышение уровня общего билирубина (суммы прямого и непрямого), характерное для всех разновидностей желтух, а также его изолированных фракций – преимущественно непрямого при гемолитической желтухе и прямого при механической и паренхиматозной желтухе. Дополнительно определяют количество гемоглобина, СОЭ, состояние свертывающей системы (коагулограмма), АлАт, АсАт, щелочную фосфатазу, креатинин и минеральные вещества. 4. Анализ мочи на уробилиноген и билирубин. 5. Диагностику вирусных гепатитов (антитела и антигены вирусов в крови). 6. Определение количества стеркобилина в кале. 7. Холангиопанкреатографию – введение контрастного вещества в желчный проток с последующими рентгеновскими снимками. Позволяет выявить сужения, камни и злокачественные новообразования при механической и печеночной желтухе. 8. УЗИ органов брюшной полости. 9. Биопсия печени с последующим гистологическим исследованием. 10. Лапароскопия – малоинвазивный лечебно-диагностический метод. Лечение желтухи Терапия желтухи в обязательном порядке призвана устранять три основных фактора:
В первую очередь лечат первопричину желтухи – гепатит – противовирусными средствами, гепатопротекторами и противовоспалительными препаратами, желчекаменную болезнь – оперативным путем, синдром Жильбера – фенобарбиталом и зиксорином и т.д. Параллельно осуществляется снятие кожного зуда колестирамином, восстановление свертывающей способности крови витамином К, дезинтоксикация внутривенным введением различных растворов и т.п. Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
|
Меню раздела Здоровье |
| Реклама | Обратная связь | Пользовательское соглашение | Единомышленники |
| © 2008-2026 Все права охраняются законодательством Украины. Использование материалов HnB.com.ua разрешается при условии размещения ссылки (для интернет-изданий гиперссылка, не закрытая для индексации поисковыми системами) на HnB.com.ua. |

