СтрептодермияКомментариев (1)
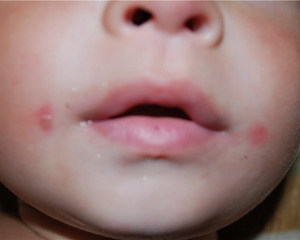
Стрептодермия (пиодермия стрептококковая) - кожное заболевание инфекционного характера, возникающее в результате поражения кожи патогенными возбудителями-стафилококками, вызывающими появление розовых шелушащихся пятен округлой формы Заражение инфекцией происходит при близком контакте с больным. Хроническая форма заболевания может возникнуть вблизи длительно незаживающих ран и язв. Переходу стрептодермии в хроническое состояние способствует варикозное расширение вен, сахарный диабет, почечная недостаточность, переохлаждение конечностей. Кожа здорового человека является своеобразным барьером, защищающим организм от проникновения в него различных патогенных микроорганизмов. Однако при ряде внешних и внутренних факторов, таких как нарушение местного кровообращения, загрязнение кожи, микротравмы кожи (ссадины, укусы, расчесы), снижение иммунитета в результате инфекционных заболеваний, стресс и гиповитаминоз, защитные функции кожных покровов снижаются. В результате стафилококки отлично проникают в наш организм и заселяют его. Очаги стрептодермии могут варьироваться от нескольких миллиметров до нескольких десятков сантиметров в диаметре. Инкубационный период составляет от 7 до 10 дней, после чего на кожных покровах начинают развиваться розоватые пятна неправильной формы. Если больной человек склонен к аллергическим реакциям, то при несвоевременном лечении стрептококковое поражение кожи может вызвать серьезное осложнение – микробную экзему, при которой на коже появляются микроэрозии с каплями серозной жидкости. Формы и симптомы заболевания В зависимости от глубины поражения кожи выделяют две формы заболевания: стрептококковое импетиго и стрептококковая эктима. Стрептококковое импетиго поражает поверхностные слои кожи на легкоранимых участках лица (около носа или рта) и других открытых участках тела (кистях, стопах и голенях). Импетиго начинается внезапно: на покрасневшей коже появляется небольшой пузырь, размером с горошину, который имеет мутное желтоватое содержимое. Пузырь активно увеличивается в размерах (до 2 см) и самостоятельно вскрывается, а затем быстро подсыхает с образованием желтых корок. После заживления таких пузырей на коже не остается рубчиков и шрамов. Все эти преобразования сопровождаются сильным зудом и сухостью. Человек расчесывает пораженные участки кожи и тем самым разносит инфекцию на новые, здоровые участки. В результате образуются обширные очаги поражений. Также инфекция дополнительно передается через полотенца, наволочки и другие предметы домашнего обихода, в результате чего инфицируются участки кожи, не связанные между собой. При массовых поражениях кожи (особенно у детей) может наблюдаться повышение температуры тела, а также увеличение лимфатических узлов, близлежащих к очагам поражения. Стрептококковая эктима поражает более глубокие слои кожи, в том числе ростковый слой, что после излечения приводит к шрамам и рубцам. В этом случае вначале появляется гнойничок с серозным содержимым, быстро увеличивающийся в размерах. Вскоре такой элемент подсыхает и образует корку зелено-желтого цвета, которая плотно сидит на коже и трудно отшелушивается. Когда корка отторгается, под ней обнаруживаются болезненные язвы, имеющие неровные округлые края и гнойное отделяемое. После заживления остаются хорошо заметные рубцы. Эктима наиболее часто поражает нижние конечности, хотя очаги могут распространиться по всему телу. Диагностика Так как стрептодермия быстро распространяется, то при появлении таких симптомов как образование зудящих пузырей следует незамедлительно обратиться к врачу. Для подтверждения диагноза будут проведены микроскопическое и микологическое исследования кожных чешуек. Стрептодермию нужно дифференцировать от крапивницы, отрубевидного лишая, атопического дерматита и экземы. Для этого врач должен провести детальный опрос пациента на предмет наличия аллергии и контакта с аллергенами, наличия или отсутствия в организме грибов, а также дополнительно диагностировать экзему или её отсутствие. Лечение стрептодермии При единичных очагах стрептодермии и хорошем самочувствии пациента зачастую достаточно только местного лечения. В остальных случаях кроме местных препаратов назначают витамины (А, группа В, С и Р) и иммуномодуляторы, а также проводят ультрафиолетовое облучение всех пораженных участков кожи. Для исключения распространения инфекции кожу вокруг очага дважды в день протирают дезинфицирующими растворами, например борным или салициловым спиртом. При наличии эрозий или пузырей на покрасневшие участки кожи накладывают влажные повязки, смоченные в 2%-м растворе резорцина или 0,25%-м растворе серебра. При вскрытии пузырей после их антисептической обработки накладывают повязки с антибактериальными мазями, например тетрациклиновой или стрептоцидовой. При сильном воспалении возможно кратковременное использование гормональных мазей («Тридерм», «Лоринден»). Однако следует помнить, что гормональные наружные средства при длительном использовании вызывают необратимые изменения кожных покровов (их истончения), поэтому применять эти средства без контроля врача нельзя. Если у больного наблюдается сильный зуд, то для предотвращения распространения инфекции в результате расчесывания назначают антигистаминные препараты, например «Супрастин» или «Кларитин». Если стрептодермия протекает с повышением температуры тела и воспалением лимфатических узлов, то показаны антибиотики пенициллиновой группы. Во время лечения больным следует избегать контактов с водой, а здоровую кожу можно протирать настоем ромашки. Синтетические ткани и чересчур теплая одежда вызывает повышенное потоотделение, поэтому рекомендуются вещи из натуральных тканей и соблюдение здорового температурного режима в помещении. Как правило, больным назначается гипоаллергенная диета, исключающая острое, жирное и сладкое. Если ребенок, посещающий детские учреждения, заболел стрептодермией, то его изолируют от здоровых детей и устанавливают карантин на весь срок инкубационного периода (на 10 дней). Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
|
Меню раздела Здоровье |
| Реклама | Обратная связь | Пользовательское соглашение | Единомышленники |
| © 2008-2026 Все права охраняются законодательством Украины. Использование материалов HnB.com.ua разрешается при условии размещения ссылки (для интернет-изданий гиперссылка, не закрытая для индексации поисковыми системами) на HnB.com.ua. |

| E-mail: | |
| Пароль: | |
| Запомнить меня | |
| Регистрация Забыли пароль? | |
