Саркома ЮингаКомментариев (0)
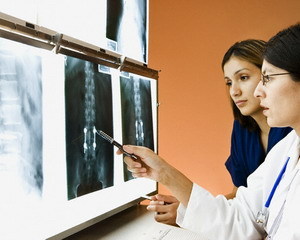
Саркома Юинга – злокачественное опухолевое заболевание костного скелета, возникающее в детском и юношеском возрасте (от 5 до 20 лет) Такая опухоль может возникнуть в любых костях скелета, но чаще всего поражает длинные трубчатые кости, рёбра, таз, лопатки, позвоночник и ключицы. Заболевание названо в честь первооткрывателя Джеймса Юинга, описавшего болезнь в 1921 году как агрессивный рак костей, сильно чувствительный к лучевой терапии. Саркома Юинга - одна из самых злостных опухолей, стремительно метастазирующих гематогенным путем в отдаленные органы (метастазы находят в легких, костях, костном и головном мозге, мягких тканях). Данный вид опухолей определяется у 30% детей, имеющих различные опухоли костной ткани. Пик развития болезни приходится на подростковый возраст 10-15 лет, причем чаще встречается у лиц мужского пола. Среди пациентов преобладают люди европеоидной расы. Установлена некая связь между развитием саркомы Юинга и наличием у человека скелетных аномалий (костная киста, энхондрома) или некоторых аномалий мочеполовой системы. Причины появления злокачественных опухолей костей до конца не изучены, однако доказано, что почти в половине случаев возникновения костной саркомы имеют место травмы и сильные ушибы. В основе развития саркомы Юинга лежит изменение хромосом, вызывающее нарушение месторасположения и правильного функционирования определённых генов. Поэтому можно предполагать о генетической предрасположенности к этому заболеванию. Симптомы заболевания Клиническими признаками заболевания являются усиливающиеся боли в кости, не стихающие в покое и усугубляющиеся при пальпации. Над пораженной областью образуется отёк, приводящий к нарушению функции сустава или конечности. Опухоль, сильно болезненная при прощупывании, быстро прогрессирует в размерах. Из-за поражения периферических нервов возникают боли в областях, отдаленных от основного очага заболевания. К четвертому месяцу от начала болезни подвижность в прилегающем суставе нарушается и в конечном итоге сустав может полностью перестать двигаться. Возрастает риск перелома костей. Как правило, все это происходит на фоне периодического подъема температуры тела, иногда возникает устойчивая лихорадка. Сама опухоль растет быстро, увеличивается, как говорят, «прямо на глазах» и проявляется красноватой припухлостью с расширенными венами, геморрагиями и некрозами, что вызывает местное повышение температуры. Если саркома поражает позвоночник и окружающие его ткани, то вероятны двигательные нарушения, а также нарушение работы тазовых органов. При саркоме Юинга на рентгеновских снимках пораженных костей отмечается воспаление надкостницы (периостит) и деструкция костных образований: кость как будто «изъедена молью», и эта «изъеденность», не имеющая четких границ, имеет тенденцию к распространению по костномозговому каналу. Иногда рентгеновский метод исследования выявляет патологический перелом, особенно часто (до 70% случаев) при расположении опухоли в проксимальном участке бедренной кости. Если опухоль локализуется в ребрах, то, как правило, у больного развивается сопутствующее заболевание – плеврит, то есть воспаление плевры (оболочки, которая выстилает изнутри грудную полость и покрывает лёгкие). Диагностика Саркому Юинга следует дифференцировать от других патологических процессов в костях: остеомиелита, травм, злокачественных опухолей типа лимфомы или нейробластомы. В первую очередь проводится биопсия и рентгенография опухоли, а также рентгенография и компьютерная томография лёгких. Поскольку саркома Юинга может метастазировать в костный мозг, то выполняют аспирационную биопсию (иногда трепанобиопсию) костного мозга в нескольких различных участках. Если есть подозрение на множественные метастазы в костную ткань, то для выявления всех очагов метастазирования проводят остеосцинтиграфию (радионуклидное исследование с изотопом технеция-99). Наиболее точно определить размеры опухоли, её взаимодействие с окружающими тканями и сосудисто-нервным пучком, а также распространение опухоли по костномозговому каналу позволяет компьютерная томография, которая проводится в обязательном порядке. Выполняются и обычные лабораторные исследования. Общий анализ крови при положительном диагнозе показывает лейкоцитоз, анемию, повышенный уровень СОЭ. В биохимическом анализе крови важен показатель ЛДГ - уровень лактатдегидрогеназы, который резко повышается при агрессивном течение болезни. Лечение саркомы Юинга После подтверждения диагноза саркомы Юинга необходимо срочно провести курс химиотерапии для уничтожения злокачественных клеток. В настоящее время применяется многокомпонентная химиотерапия – комбинация из шести препаратов, применяемых для усиления эффективности лечения и уменьшения его побочных эффектов. Введение химиопрепаратов проводится внутривенным способом через центральный венозный катетер. Одновременно с «химией» назначают курс лучевой терапии непосредственно на саму опухоль и на лёгкие (в случае обнаружении метастазов в грудной клетке). Химиотерапия имеет ряд побочных эффектов – она может вызывать у больного тошноту и рвоту, облысение, поражение слизистой оболочки рта и мочевого пузыря, резкое снижение иммунитета, повреждение сердечной мышцы, нарушение менструального цикла. Самым серьезным, хотя и весьма редким осложнением является развитие второй злокачественной опухоли - как правило, острого миелоидного лейкоза. Лучевая терапия также дает множество побочных эффектов и осложнений, причем, чем моложе ребенок, тем сильнее они выражаются. Так, лучевое облучение может вызвать укорочение облучаемой конечности, деформацию лица, при облучении области таза есть вероятность поражения мочевого пузыря и кишечника. При облучении спинного и головного мозга начинаются сильные головные боли, а через 1-2 года возможно ухудшение умственной деятельности. Многим больным с саркомой Юинга проводят хирургические вмешательства (операция может проводиться как на костях, так и на мягкотканных компонентах). Операция в сочетании с химиотерапией и лучевым облучением значительно уменьшает риск местного рецидива саркомы. Современные методы хирургии позволяют выполнять органосохраняющие операции в случае поражения бедренной или плечевой костей. Несколько последних лет успешно практикуется замещение удаленных костей и суставов трансплантатами (или же протезами), что позволяет избежать ампутации конечностей. В некоторых случаях проводится трансплантация костного мозга (может быть пересажен донорский или собственный биоматериал). Наиболее неблагоприятен прогноз заболевания, когда метастазы определяются в костях и костном мозге (выживаемость таких пациентов менее 10%), при наличии метастазов в лимфатических узлах, при объеме опухолевой массы (включая мягкотканый компонент) свыше 100 мл, а также при высоком уровне ЛДГ. Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
|
Меню раздела Здоровье |
| Реклама | Обратная связь | Пользовательское соглашение | Единомышленники |
| © 2008-2026 Все права охраняются законодательством Украины. Использование материалов HnB.com.ua разрешается при условии размещения ссылки (для интернет-изданий гиперссылка, не закрытая для индексации поисковыми системами) на HnB.com.ua. |

