ЛимфаденопатияКомментариев (0)
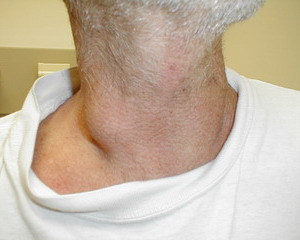
Лимфаденопатия – часто встречающееся состояние, характеризующееся увеличением лимфатических узлов Синдром лимфаденопатии может свидетельствовать о наличии серьёзных заболеваний у пациента, поэтому данному состоянию следует уделить особое внимание при диагностике больного. Увеличение лимфатических узлов может быть вызвано рядом причин, среди которых: - Инфекционное поражение лимфоузлов; - Бактериальное инфицирование (чаще всего встречается при болезнях кошачьих царапин, бруцеллезе, сифилисе, туберкулёзе и др.); - Поражение лимфоузлов вирусами различного происхождения. Например, при гепатитах, ВИЧ-инфекции, цитомегаловирусной инфекции и др. - Грибковое инфицирование (гистоплазмоз, кокцидиомикоз, актиномикоз); - Паразитарные инфекции, например, при токсоплазмозе, трипаносомозе, лямблиозе, филяриозе, токсокарозе и др. - Хламидийные инфекции (при венерической лимфогранулёме); - Опухолевидные процессы и системные болезни соединительной ткани; - Саркоидоз, эндокринопатия, ревматоидный артрит; - Метастазирование в лимфатические узлы при раковых процессах; - Поражение лимфоузлов, вызванное применением лекарственных препаратов (сывороточная болезнь и др.). Симптомы и разновидности лимфаденопатии В теле человека всего располагается около 600 лимфатических узлов, из которых в нормальном состоянии должны прощупываться только подмышечные узлы, подчелюстные и паховые. Основной симптоматикой лимфаденопатии является неспецифическое увеличение лимфоузлов, как тех, которые можно обнаружить при прощупывании, так и тех, которые при нормальном состоянии больного, не определяются. Дополнительными симптомами заболевания являются: потеря веса, повышенная потливость (преимущественно в ночное время), длительное повышение температуры тела, увеличение размеров печени, увеличение размеров селезёнки. В зависимости от расположения и распространённости пораженных лимфатических узлов различают несколько разновидностей лимфаденопатии: - Локальную лимфаденопатию, при которой происходит локальное увеличение одного лимфатического узла в одной из областей. Такая разновидность лимфаденопатии встречается в 75% случаев. - Регионарную лимфаденопатию, в ходе которой увеличивается несколько лимфоузлов в одной либо двух смежных областях (например, шейные и надключичные лимфоузлы). - Генерализованную лимфаденопатию, при которой увеличиваются лимфатические узлы в нескольких областях (более чем в трёх областях). Например, при цитомегаловирусной инфекции, токсоплазмозе, ВИЧ-инфекциях, бруцеллезе, туберкулезе и др. По характеру течения различают острую и хроническую лимфаденопатию. Острая форма болезни характеризуется выраженной болезненностью лимфоузлов, наличием отёков, стремительным повышением температуры. Хроническая форма заболевания характеризуется длительным течением, слабо выраженной болезненностью лимфоузлов (либо полным отсутствием болезненности). Диагностика синдрома лимфаденопатии Как правило, диагностика заболевания не проводится, пока не проведен первичный осмотр пациента. Это связано с тем, что во время первичного осмотра получается информация необходимая для начала диагностики. Первичный осмотр включает в себя общий анализ крови с определением содержания эритроцитов, ретикулоцитов, СОЭ и тромбоцитов, биохимию крови с определением острофазных белков, определение маркеров ВИЧ и гепатитов B и C, ультразвуковое исследование брюшной полости, а так же рентген органов грудной клетки. К общим диагностическим критериям болезни относятся возраст больных, данные анамнеза, характер лимфаденопатии, показатели периферической крови, а так же наличие других клинических признаков. Рассмотрим подробнее каждый из этих критериев. - Возраст пациента. Возраст используется для определения предварительного диагноза. Например, диагноз инфекционный мононуклеоз зачастую выявляется у пациентов в детском или юношеском возрасте. Среди пациентов в более старшем возрасте, чаще всего встречается хронический лимфолейкоз. Если речь идет о региональной лимфаденопатии, то в 80% случаев данное заболевание имеет инфекционное происхождение. При этом возраст пациентов не превышает 30 лет. У пациентов в возрасте старше 50 лет в 60% случаев выявляется неопластический генез. Во всяком случае, только возраст не может быть единственным критерием для постановки диагноза и последующего лечения. - Данные анамнеза. Под этими данными понимают сведения о развитие болезни, перенесенные заболевания, условия жизни пациента, перенесенные травмы, наследственность, имеющиеся аллергические реакции и прочее. Все эти сведения играют далеко не последнюю роль во время диагностики. - Характер лимфаденопатии. В диагностике лимфаденопатии так же особую роль играет характер пораженных лимфоузлов и их локализация. Не менее важны такие параметры лимфатических узлов, как: болезненность, подвижность, размеры и консистенция лимфатических узлов. - Размеры лимфатических узлов. По размерам лимфатических узлов, как правило, невозможно определить причину заболевания. Тем не менее, если при обследовании детей выявляются патологические изменения в органах грудной клетки и при этом лимфатические узлы увеличены больше чем на 2 сантиметра, то этот факт может означать, что у ребенка, возможно, есть гранулематозные процессы или злокачественные заболевания. - Болезненность лимфатических узлов. Во время заболевания капсулы лимфатических узлов могут растягиваться, что в свою очередь вызывает их болезненность. Болевые ощущения возникают в результате кровоизлияния в некротический центр лимфатических узлов, а также в результате воспалительных процессов с их нагноением. Тем не менее, отсутствие или наличие болевых ощущений не позволяет отличить злокачественные процессы от доброкачественных процессов в лимфатических узлах. - Расположение лимфатических узлов. При локализованной лимфаденопатии круг поиска в некоторых случаях может сузить расположение лимфатических узлов. Например, при инфекциях передающихся половым путём, лимфатические узлы, как правило, поражаются в паховой области, в свою очередь для болезни кошачьих царапин характерно увеличение и подмышечных и шейных лимфатических узлов. Злокачественные процессы могут быть при надключичной лимфаденопатии, а так же при увеличении параумбиликальных лимфатических узлов брюшной полости и в тазу. - Другие клинические признаки. Иногда ключевыми признаками при проведении диагностического поиска может стать наличие некоторых клинических симптомов. В частности при диагностике имеет значение увеличение печени или селезенки, лихорадка, поражение легких, наличие суставного синдрома. Часть этих признаков могут быть получены от врача-эндокринолога. Диагностика болезней, проявляющихся лимфоденопатией - Неспецифический лимфаденит. При этом заболевании поражаются лимфатические узлы в паховой и подмышечной зоне. Они увеличиваются и становятся неподвижными и неспаянными между собой. При прогрессировании заболевания могут появляться такие симптомы как головная боль, лихорадка, озноб. В результате забора анализов крови видно увеличение СОЭ. Заболевание может дать осложнение в виде абсцесса, флеботромбоза, сепсиса и лимфостаза. - Туберкулез периферических лимфатических узлов. Это заболевание чаще всего проявляется у детей и подростов. Чаще всего болезнь сочетается с туберкулезом, имеющим другую локализацию. При этом лимфатические узлы увеличиваются в диаметре до 1,5 сантиметров. Заболевание может начаться внезапно, что нередко сопровождается повышением температуры тела и выраженной общей интоксикацией организма. Гемограмма показывает повышенное СОЭ и умеренно выраженный лейкоцитоз. - Инфекционный мононуклеоз. Заболевание вызывается вирусом Эпштейна-Барр. Болезнь обычно начинается остро и сопровождается лихорадкой, интоксикацией, общей слабостью, головной болью. Позже могут появиться боли в горле при глотании. Температура тела может повышаться до 38-40 градусов. Во время заболевания может проявляться катаральный или лакунарный тонзиллит. При желтушных формах мононуклеоза у пациентов определяются выраженные изменения печени. - Лимфома Ходжкина. Клинически заболевание проявляется увеличением различных групп лимфатических узлов, которые имеют плотно-эластическую консистенцию, безболезненны и при этом не спаяны с кожей. У большинства пациентов первичное поражение локализуется выше диафрагмы. Первыми симптомами болезни являются: затруднение дыхания, кашель, потеря веса на 10%, повышение температуры выше 38 градусов. - Неходжкинские лимфомы. Это группа злокачественных опухолей. Первым признаком болезни является поражение одного лимфатического узла и дальнейшее метастазирование опухоли. Лимфатические узлы безболезненные, плотные, не спаяны с кожей. Их увеличение может привести к возникновению синдрома верхней полой вены, портальной гипертензии, динамической кишечной непроходимости, так же механической желтухи. - Болезнь Стилла. Симптомы заболевания: лихорадка, увеличение селезенки и лимфатических узлов, кожные папулезные и геморрагические высыпания и др. В крови больных наблюдается увеличение СОЭ и нейтрофильный лейкоцитоз. Лихорадка устойчива к лечению антибиотиками. - Хронический вирусный гепатит. Симптомами заболевания может быть лихорадка, геморрагический васкулит, лимфаденопатия, поражение легких, синдром Шегрена и полисерозиты. Эти внепеченочные симптомы часто могут стать первыми симптомами печеночного заболевания. - Болезнь Гоше. В основе заболевания лежит наследственный дефект метаболизма цереброзидов и фосфолипидов. Ролиферация макрофагальных клеток приводит к увеличению лимфатических узлов, а так же селезенки. При проведении пункции лимфатических узлов, селезенки и костного мозга выявляется наличие так называемых клеток Гоше. - Макроглобулинемия Вальденстрема. Заболевание является одним из видов хронического лейкоза. При заболевании в результате выработки моноклонального макроглобулина опухолевыми лимфоидными клетками развивается поражение сосудов. Симптомами заболевания является увеличение селезенки, мочевой синдром и геморрагические кожные высыпания. Так же характерна анемия и значительное увеличение СОЭ. - Саркоидоз. Гранулематозное воспаление, которое характеризуется увеличением лимфатических узлов, а так же поражением легких, кожи, глаз, суставов, печени и миокарда. Увеличенные шейные лимфатические узлы безболезненны и не спаяны. На внутрикожное введение туберкулина происходит негативная реакция, что объясняется угнетением клеточного иммунитета. - Туляремия. Возбудители данного заболевания попадают в организм через микротравмы на коже. Первые симптомы болезни: повышение температуры до 38-40 градусов, головная боль, боли в мышцах, слабость, отсутствие аппетита. В тяжелых формах: психомоторное возбуждение, заторможенность, бред. - Болезнь Лайма. Начало заболевания сопровождается зудом, болезненностью, отеком и покраснением на месте присасывания клеща. Так же характерна головная боль, общая слабость, тошнота, недомогание, озноб, повышение температуры тела до 38 градусов, потеря чувствительности в месте присасывания клеща. - Стрептококковое поражение кожи. Заболеванию характерно появление фликтены, которая распространяется по периферии. Фликтена наполнена желтоватым содержимым в виде серы и на ощупь болезненна. В дальнейшем на месте фликтены появляется эрозия. - Болезнь кошачьих царапин. Заболевание возникает при контакте с инфицированными кошками. Болезнь проявляется в виде появлениея на месте царапины язвы или пустулы. Типичные симптомы: лихорадка, гепатоспленомегалия, регионарный лимфаденит и экзантема. Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
|
Меню раздела Здоровье |
| Реклама | Обратная связь | Пользовательское соглашение | Единомышленники |
| © 2008-2026 Все права охраняются законодательством Украины. Использование материалов HnB.com.ua разрешается при условии размещения ссылки (для интернет-изданий гиперссылка, не закрытая для индексации поисковыми системами) на HnB.com.ua. |

