ЛимфаденитКомментариев (0)
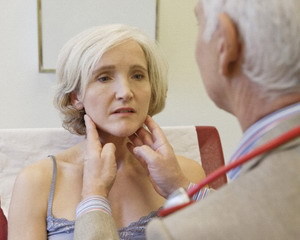
Практически все обращали внимание на увеличенные в размере и болезненные лимфоузлы на шее при простудных заболеваниях Дело в том, что при той же ангине воспаляются небные миндалины, которые сами являются скоплением лимфоидной ткани и служат первыми «воротами» на пути инфекции в организм. И, обсемененные различными микроорганизмами, они в свою очередь становятся источником микробов, попадающих с током крови или лимфы в регионарные, то есть наиболее близко расположенные, лимфатические узлы – подчелюстные и шейные. Таков механизм формирования острого неспецифического лимфаденита – воспалительного процесса в лимфатическом узле. Обычно по мере исчезновения симптомов основного заболевания, правда, с некоторой задержкой, проходит и лимфаденит. Но, как мы знаем, из любого правила есть исключения, и встречается немало других форм данной патологии, протекающих очень тяжело и способных метастазировать в другие органы и ткани подобно злокачественной опухоли. Однако обо всех лимфаденитах можно сказать, что развиваются они вторично на фоне какого-либо воспалительного заболевания и для нагноения узла нужны определенные условия: либо резкое ослабление иммунной системы, либо высокая вирулентность - «зловредность» микроба-возбудителя. Классификация и симптомы лимфаденита В медицинской практике выделяют лимфаденит: 1. специфический и неспецифический; 2. острый и хронический; 3. серозный и гнойный; 4. одиночный и множественный (по количеству пораженных лимфоузлов). Для начала следует различать неспецифическую и специфическую форму заболевания. При первой из них наиболее традиционными возбудителями являются стафилококки, стрептококки и другие гноеродные микроорганизмы, а усугубляют клиническую картину болезни их токсины и продукты распада в первичном очаге воспаления. Изначальным очагом инфекции при этом может быть:
Специфический лимфаденит вызывают особые инфекционные агенты – палочка Коха (туберкулез), актиномицеты и кандиды (грибковые заболевания), а также возбудители чумы и сифилиса. Множественное поражение лимфоузлов с относительной их изоляцией и, тем более, кальцификацией, рассматривается врачами в качестве симптома вторичного туберкулеза. Другое дело, что установить природу лимфаденита, несмотря на всестороннее и тщательное обследование, удается далеко не всегда, так как проявления неспецифического и специфического типа болезни, особенно в острой форме, похожи как «две капли воды». Начинается острый лимфаденит с увеличения отдельного лимфоузла или, чаще, их анатомической группы, в размерах, появления болезненности при ощупывании данной зоны и признаков общего недомогания: слабости, головной боли, сонливости и вялости. Температура тела повышается, но ее цифры могут варьировать в очень широких пределах (от субфебрильной до 41°С) в зависимости от выраженности и разновидности основного заболевания и состояния иммунитета. При серозном лимфадените общее состояние пациента страдает меньше всего: узлы просто увеличены и болезненны, но они сохраняют свою подвижность под покровом дермы при пальпации (не спаяны с окружающими тканями) и кожа над ними имеет вполне здоровый вид. Прогрессирование острого серозного лимфаденита чаще всего приводит к нагноению ткани лимфоузла и периадениту (воспаляется окружающая ткань) – боль становится резкой и беспокоит больного даже в покое, кожа над узлом краснеет, а сам он теряет подвижность и ощущается под пальцами как единый воспаленный конгломерат с флюктуацией (зыблением гнойной жидкости). Так серозный лимфаденит сменяется гнойным. Эти процессы может вызывать как банальный стафилококк, так и, например, туберкулезная палочка. Поэтому врач, принимающий подобного пациента, должен найти ответ на самый важный вопрос: «Откуда? Где первичный очаг?». От этого во многом зависит тактика дальнейшего лечения и, что немаловажно, - успешность подобранного лечения. Если больной с гнойным лимфаденитом вовремя не обратится к врачу и останется без адекватной терапии, то высока вероятность развития аденофлегмоны – разлитого воспаления в области лимфатического узла, не имеющего четких границ и потому способного очень легко распространяться на соседние органы и ткани. Приходящие к специалисту пациенты с аденофлегмоной, жалуются на «бьющий» озноб, боли в голове, сильную слабость и ощущение сердцебиения (тахикардию). Температура у них достигает критически высоких цифр, а их физическое состояние можно оценить как тяжелое и смертельно опасное. И недаром, ведь данное осложнение грозит тромбофлебитом (воспалением стенки сосуда с образованием тромба), поражением узлов средостения и брюшины с развитием медиастинита (воспаления средостения – полости в грудной клетке, где располагается сердце) или перитонита, а также распространением инфекции по всему организму, которое происходит по типу метастазирования рака (септикопиемия), с возникновением гнойных очагов в различных органах и тканях, в том числе – в отдаленных лимфоузлах. Диагностика При подозрении на лимфаденит нужно обязательно проконсультироваться у хирурга, который внимательно осмотрит и пропальпирует подозрительные лимфоузлы. Для поверхностно расположенных групп лимфатических узлов обычно этого бывает достаточно для постановки диагноза и назначения лечения, но при воспалении, захватывающем полость средостения и брюшины, дополнительно необходимо будет сделать МРТ или КТ грудной клетки или органов брюшной полости. Также нужно будет сдать общий анализ крови – в нем, как правило, присутствуют признаки воспаления (увеличение СОЭ и лейкоцитоз). В сомнительных случаях производится пункционная биопсия лимфоузла или даже его иссечение с дальнейшей передачей материала для бактериологического и гистологического исследования - эти процедуры исключает метастазы рака в узел и помогают определить вид возбудителя воспалительного процесса. Лечение лимфаденита На ранних стадиях лимфаденита, когда в лимфоузле еще нет гноя, проводится консервативная терапия: лечение на УВЧ-аппарате и курс антибиотиков, направленный на устранение источника инфекции. Гнойный лимфаденит подлежит иссечению, промыванию раны растворами антисептиков и дренированию. После хирургического лечения делают перевязки с противовоспалительными и антимикробными мазями, иногда назначается прием антибиотиков внутрь или внутримышечно. Однако, операция – неотложная мера, предназначенная для недопущения распространения гнойной инфекции и развития осложнений. Главное при лимфадените – установить его источник, первичный очаг и ликвидировать его. Поэтому, как это ни парадоксально звучит, после лечения врачи вновь проводят диагностику, а затем вновь лечение, но уже основного заболевания (например, туберкулеза, остеомиелита, сифилиса и т.п.). Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
|
Меню раздела Здоровье |
| Реклама | Обратная связь | Пользовательское соглашение | Единомышленники |
| © 2008-2026 Все права охраняются законодательством Украины. Использование материалов HnB.com.ua разрешается при условии размещения ссылки (для интернет-изданий гиперссылка, не закрытая для индексации поисковыми системами) на HnB.com.ua. |

