Атопический дерматитКомментариев (0)
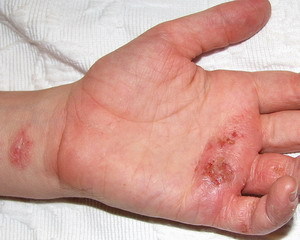
Атопический дерматит (иначе атопическая экзема, диффузный нейродермит) - хроническое аллергическое воспалительное заболевание кожи, имеющее рецидивирующее течение Заболевание преимущественно возникает в детском возрасте, однако способно поражать и взрослых. Клинические проявления и локализация атопического дерматита различается в зависимости от возраста заболевшего. Название заболевания происходит от слов "дерматит" – воспалительное заболевание кожи и "атопический" (греч. atopos) – особенный, отличный от других. Атопическим дерматитом страдает 5-10% населения, причём, 60% всех заболевших, это дети до 1 года (преимущественно от рождения до 6-месячного возраста). Заболевание тяжело переносится и заболевшим, и людьми, находящимися в его окружении. Это происходит по причине наличия выраженных покраснений и интенсивного зуда. Дети становятся крайне раздражительными, капризными и беспокойными, плохо спят. Атопический дерматит протекает длительно, часто рецидивирует, зачастую, преследуя человека на протяжении всей жизни. Поэтому данное заболевание принято считать хроническим. Причины возникновения заболевания Установлено, что развитие атопического дерматита может быть связано с комплексным воздействием нескольких факторов, основным из которых является наследственная предрасположенность. Так, если кто-либо из родителей страдает атопическим дерматитом, ринитом или бронхиальной астмой, у ребёнка в 50% случаев существует вероятность развития этого заболевания. Если данным заболеванием болеют оба родителя, то в 80% случаев такая "семейная" патология передаётся и их детям. Среди факторов, влияющих на развитие атопического дерматита, на передовом месте находятся так же различные аллергены (пищевые, аэроаллергены, микроорганизмы, аутоантигены и пр.). Помимо этого, влияние оказывают так же: климат, в котором проживает человек, гигиена и наличие стрессовых ситуаций. Аллергены при атопическом дерматите Пищевые аллергены Аллергию могут вызывать практически все продукты питания, особенно если они содержат белки. Характер пищевых аллергенов во многом зависит от возраста ребенка. Так, например, у детей до одного года частыми причинами появления и развития атопического дерматита являются белки, полученные из злаков, рыбы, яйца, молока и сои. Аллергия к коровьему молоку часто сопровождается аллергией к говядине. Особенно отмечается непереносимость к мясу молодых животных, в частности, к телятине. Если наблюдается непереносимость коровьего молока, то в таком случае рекомендуется введение в рацион продуктов с содержанием сои. Правда, при этом в 20% случаев может сформироваться аллергия к белкам сои. Аллергию так же могут вызвать такие продукты как рыба, орехи и мед. Если при исследовании анализа крови выявляются антитела типа специфических иммуноглобулинов Е к конкретным пищевым продуктам, то таким пациентам обязательно назначается строгая элиминационная диета. Надо отметить, что с возрастом у взрослых и детей роль чувствительности к пище в связи с развитием толерантности постепенно снижается. Хотя может появиться гиперчувствительность к другим видам аллергенов. Однако если имеются аллергические реакции на рыбу, арахис и лесные орехи, то аллергия может остаться на всю жизнь. Аэроаллергены Самым распространенным аллергеном в помещениях, пожалуй, является домашняя пыль. Высокой аллергической активностью также наделены микроскопические клещи домашней пыли, которые скапливаются в коврах, мягкой мебели и в постельных принадлежностях. Такие клещи в основном питаются чешуйками кожи животных и человека, остатками пищи, плесневыми и дрожжевыми грибами. Надо отметить, что вероятность формирования у ребенка клещевой аллергии увеличивается с его возрастом. Особенно если дерматит сочетается с бронхиальной астмой. Источниками аллергической пыли могу быть домашние животные, в шерсти которых обитает огромное количество различных клещей, способных вызывать аллергию. На домашних животных у пациентов так же может развиться эпидермиальная аллергия. Источниками такой аллергии в частности являются собаки, кошки, птицы, кролики и сухой корм для аквариумных рыбок. Нередко в весенне-летний период источником аллергии может быть пыльца растений. Атопический дерматит может обостряться из-за нервной системы, ведь на нашей коже очень много нервных рецепторов. Чтобы избежать нарушений со стороны нервной системы, желательно придерживаться спокойного и достаточного сна, а также периодически проводить прогулки на свежем воздухе. Многие люди, страдающие атопическим дерматитом, являются носителями S. aureus, способного усугублять кожные проявления заболевания. Поэтому если у пациентов выявляют сочетание атопического дерматита с бактериальной инфекцией кожи, назначают приём антибиотиковых препаратов, уменьшающих симптомы заболевания. Определить наличие бактериальной инфекции возможно при помощи выявления специфических IgE к стафилококковым суперантигенам. Признаки симптомы и диагностика Выделяют несколько возрастных форм атопического дерматита: - Младенческую форму (от рождения до 3-х лет). В 45% случаев заболевание развивается у новорожденных до 6-месячного возраста, у 60% пациентов болезнь начинается в течение первого года жизни. - Детскую форму (от 3 до 12-летнего возраста). - Взрослую форму (старше 12 лет). Эритематозные папулы при атопическом дерматите в младенческом возрасте локализуются, преимущественно, на щеках, подбородке, шее, на наружной поверхности конечностей. Красные шелушащиеся пятна дерматита могут располагаться так же на туловище ребёнка. Очаги локализации заболевания могут интенсивно чесаться, что доставляет неудобство ребёнку, малыш при этом становится беспокойный, плохо спит. У детей с 3-х летнего возраста эритематозные папулы появляются в области локтевых и подколенных складок, на спине, на запястьях и на задней поверхности шеи. У детей после 12 лет и у взрослых высыпания при атопическом дерматите носят несколько иной характер локализации. Лихенизированные папулы (в местах локализации пятен кожа утолщена, пятна имеют подчёркнутый рисунок) располагаются на шее, руках и на спине. Высыпания сопровождаются зудом, интенсивным шелушением и сухостью кожи. Атопический дерматит протекает в нескольких стадиях и фазах, среди которых: - Начальная стадия, в период протекания которой не наблюдается выраженной симптоматики заболевания. - Стадия выраженных изменений. Данная стадия подразделяется на острую и хроническую фазы заболевания. - Стадия ремиссии (стадия затихания симптоматики). Ремиссия может быть полной либо не полной (переходящей в подострый период). - Стадия полного клинического выздоровления. По распространенности процесса атопический дерматит подразделяют на: - Ограниченный; - Распространенный; - Диффузный. Существуют несколько форм течения заболевания: лёгкая форма, среднетяжелая и тяжелая. Частыми осложнениями после атопического дерматита бывают: вирусная инфекция, грибковое поражение тела и пиодермия. При постановке диагноза важно обратить на наличие у пациента основных признаков и симптомов заболевания, среди которых: - Зуд различной степени интенсивности. - Локализация кожных высыпаний (различна при каждой форме заболевания). - Длительность течения заболевания (периоды обострения могут сменяться периодами ремиссии). - Наличие у больного таких заболеваний как бронхиальная астма, аллергический ринит, конъюнктивит. - Период возникновения заболевания (атопический дерматит, чаще всего проявляется в детском возрасте). - Наличие в семье пациента родственников, страдающих атопическим дерматитом. Помимо этого, дополнительными симптомами заболевания, являются: сухость кожи, трещины за ушами, появление трещин на губах, воспаление грудных сосков, тёмные круги вокруг глаз, белесоватые пятна на коже лица, шелушение кожи в области волосистой части головы. Лечение и профилактика атопического дерматита Лечение больных с атопическим дерматитом не может быть таким же, как и лечение простых аллергиков. Дело в том, что при попадании аллергена в организм такого больного, в нем запускается ряд воспалительных реакций, которые продолжаются, даже при устранении действия аллергена. В очаге воспаления образуется так называемый клеточный инфильтрат на основе клеток аллергического воспаления. В результате жизнедеятельности эти клетки выделяют медиаторы, цитокины, иммуноглобулин Е. Из-за этого воспалительная реакция становится самоподдерживающейся и требует комплексного и долгого лечения. Длительность лечения зависит от состояния больного и может занимать в отдельных случаях более 3 месяцев. Основными направлениями лечения больных с атопическим дерматитом являются: диетотерапия и контроль за состоянием окружающей больного среды, общая медикаментозная терапия, наружная терапия и реабилитация. Диетотерапия и контроль за состоянием окружающей больного среды направлены в первую очередь на устранение возможных аллергенов в рационе питания больного и его окружении. Общая медикаментозная терапия включает в себя антигистаминные препарата, препараты для нормализации пищеварения, витамины (которые не включают в себя аллергены), препараты для нормализации нервной системы, иммуномодуляторы, антибиотики, и в особых случаях кортикостероиды. Наружная терапия направлена на устранение кожного зуда и высыпаний, и включает в себя применение наружных лекарственных средств. Реабилитация, в первую очередь, направлена на улучшение общего состояния больного после выздоровления и может включать как физиотерапевтические процедуры, так и общеукрепляющее медикаментозное лечение. Противовоспалительную терапию при атопическом дерматите назначают в соответствии с фазой заболевания. При острой фазе заболевания первоочередными препаратами являются антигистаминные препараты первого и второго поколения (лоратадин и др.), причем антигистаминные препараты первого поколения принимают на ночь в качестве седативного средства. Средний временной отрезок приема антигистаминных средств составляет 4-6 недель. При наличии эскудации применяют примочки их коры дуба, жидкость Кастелани, фукорцин. Если вышеуказанная терапия не приносит ожидаемого эффекта, назначают системные и наружные глюкокортикостероиды (Мометазон в виде геля). При хроническом течении болезни назначают антигистаминные препараты второго поколения, наружные глюкокортикостероиды и комбинированные топические глюкокортикостероиды. Для профилактики обострений наряду с антигистаминными препаратами второго поколения так же назначают иммуномодуляторы и препараты, которые содержат полинасыщенные кислоты. Профилактика заболеваний направлена на предупреждение возникновения заболевания у детей, которые имеют высокую степень риска к заболеванию – наследственную предрасположенность. Если заболевания все же удалось избежать, дальнейшая профилактика должны быть направлена на предупреждение его манифестации и адекватного лечения первого заболевания. Прогноз заболевания умеренно благоприятный – лишь у 40% пациентов симптомы остаются и возобновляются не протяжение всей жизни. Больным с атопическим дерматитом рекомендуется избегать источников пыли, сухих и жарких помещений, общения с домашними животными, ношения шерстяных изделий на голое тело, чрезмерных физических и моральных нагрузок, работы с бытовой химией (стиральными порошками, красками, растворителями). Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
|
Меню раздела Здоровье |
| Реклама | Обратная связь | Пользовательское соглашение | Единомышленники |
| © 2008-2026 Все права охраняются законодательством Украины. Использование материалов HnB.com.ua разрешается при условии размещения ссылки (для интернет-изданий гиперссылка, не закрытая для индексации поисковыми системами) на HnB.com.ua. |

